Wanita 37 tahun dengan Sel-sel Skuamosa Atipik pada Papanicolau Smear
Annekathryn Goodman, M.D., and David C. Wilbur, M.D.
(case records of the massachusetts general hospital )
N Engl J Med 2003;349:1555-64.
Presentasi kasus
Seorang wanita usia 37 tahun dirujuk ke klinik kolposkopi disebabkan dua Papanicolaou smear menunjukkan atypical squamous cells of undetermined significance (ASC-US).
Satu dan dua tahun sebelumnya, hasil Papanicolaou smear yang dilaporkan normal. Enam bulan sebelum rujukan, pemeriksaan panggul rutin tidak menunjukkan kelainan. Papanicolaou smear pada waktu itu ditafsirkan sebagai ASC-US. Pasien itu diperiksa ulang tiga bulan kemudian, dan juga Papanicolaou smear yang juga ditafsirkan sebagai ASC-US.
Pasien ini (G5P4) mengalami satu abortus spontan pada trimester pertama. Dia merupakan penduduk asli El Salvador tetapi telah tinggal di Amerika Serikat selama beberapa tahun. Dia memiliki hubungan seksual monogami yang lama. Hasil skin test untuk TBC dengan purified protein derivative, pada masa lalu, adalah positif; rontgen dada pada saat itu adalah normal. Ia menerima isoniazid selama satu tahun. Dua tahun sebelumnya, selama kehamilan terakhir, tes untuk human immunodeficiency virus, sifilis, gonore, dan klamidia, semua negatif.
Pemeriksaan umum tidak menunjukkan kelainan. Pada pemeriksaan pelvis, tidak ada lesi vulva, vagina, atau serviks. Pemeriksaan kolposkopi mengungkapkan ektropion serviks yang melibatkan sebagian besar ektoserviks. Zona transformasi secara visual diperiksa secara keseluruhan dan tampak normal. Pemeriksaan Papanicolaou ulangan dilakukan dan dilaporkan tidak menunjukkan kelainan. Kuret endoserviks dilakukan, dan pemeriksaan patologik dari spesimen memperlihatkan epitel endoserviks yang normal.
Dilakukan uji diagnostik.
Differential Diagnosis
dr Annekathryn Goodman: Pasien ini memiliki dua Papanicolaou smear yang abnormal, dan pada keduanya digambarkan sebagai ASC-US. Manajemen yang tepat dalam kasus seperti itu menjadi kontroversi, namun perkembangan terakhir mungkin menyederhanakan pendekatan.
Kanker serviks adalah salah satu penyebab utama kematian yang berhubungan dengan kanker pada wanita. Namun demikian, terdapat bukti epidemiologi bahwa angka kanker serviks telah menurun ketika program skrining telah institusikan. Papanicolaou ( "Pap") test , sebuah evaluasi sitologi dari sel epitel yang terlepas dari traktus genitalia bagian bawah, adalah gold standard untuk skrining kanker serviks. Tes Papanicolaou efektif karena neoplasia serviks memiliki fase yang panjang sebelum berkembang menjadi invasif; pemeriksaan sitologi dapat mendeteksi lesi preinvasif ini, yang kemudian dapat dieradikasi.
Papanicolaou smear dari pasien ini diinterpretasikan sebagai smear yang menunjukkan ASC-US, yang mengindikasikan bahwa cytopathologist melihat kelainan pada sel-sel skuamosa yang tidak memenuhi kriteria untuk displasia tetapi belum dapat dikategorikan sebagai perubahan reaktif. ASC-US dapat Mayoritas wanita dengan ASC-US tidak memiliki lesi bermakna secara klinis, sedangkan kelainan pada sel-sel bukan disebabkan oleh artefak, peradangan, atau defisiensi estrogen ditemukan sekitar 10 % dari seluruh Pap smears.. Namun, sekitar 20% dari wanita dengan ASC-US pada Papanicolaou smear yang kemudian ditemukan menjadi lesi displasia pada biopsi serviks (Tabel 1). Dengan demikian, penemuan ASC-US memberikan tantangan bagi praktisi dalam menentukan prosedur evaluasi selanjutnya.
Pada pasien yang diduga displasia sel skuamosa serviks, langkah selanjutnya setelah tes Papanicolaou adalah pemeriksaan kolposkopi pada serviks dan biopsi dari daerah yang mencurigakan untuk mengkonfirmasi atau menyingkirkan diagnosa displasia dan, jika terdapat displasia, untuk menentukan grade. Keputusan untuk merujuk seorang wanita seperti pasien yang didiskusikan di bawah ini untuk dikolposkopi berdasarkan pada dua penilaian yang terpisah : Adanya kelainan pada Papanicolaou smear dan ada tidaknya faktor risiko neoplasia serviks dalam riwayat wanita tersebut. Semua wanita dengan Papanicolaou smear yang menunjukkan displasia yang nyata (diklasifikasikan oleh cytopathologist sebagai LSIL – HSIL) harus dirujuk untuk dikolposkopi dan biopsi servikal. Namun, belum ada kepastian tentang wanita dengan ASC-US yang mana yang harus dievaluasi dengan kolposkopi. Dalam prakteknya, wanita yang dirujuk untuk kolposkopi adalah yang hasil Papanicolaou smear –nya menunjukkan ASC-US dan faktor risiko neoplasia serviks (pasangan seksual yang banyak, riwayat penyakit menular seksual, infeksi high-risk HPV, riwayat malignansi atau premaligna dari saluran kelamin bagian bawah, atau immunodefisiensi) dan mereka yang memiliki dua Papanicolaou smear yang berurutan menunjukkan ASC-US dan tanpa faktor risiko.
Dengan terlalu banyaknya pasien untuk kolposkopi, bagaimanapun, telah merugikan pasien dan masyarakat pada umumnya. Pertama, kolposkopi itu mahal. Dengan tambahan biopsi, biaya satu kunjungan dapat menjadi beberapa ratus dolar. Setiap tahun di Amerika Serikat, sekitar 50 untuk 60 juta wanita menjalani tes Papanicolaou; jika 10 persen dari mereka menunjukkan ASC-US, dan jika semuanya dirujuk untuk kolposkopi, biaya tambahan untuk sistem perawatan kesehatan akan menjadi besar. Ada juga biaya tersembunyi bagi pasien dan masyarakat, mengingat bahwa pasien mungkin perlu mengambil waktu dari kantor atau untuk membayar penitipan anak dan adanya kemungkinan kanker dapat menyebabkan gangguan emosi. Karena kebanyakan wanita dengan ASC-US tidak memiliki lesi yang bermakna secara klinis, upaya-upaya besar telah dilakukan dalam dekade terakhir untuk mencari tes lain untuk membantu mengarahkan untuk kolposkopi atau tidak sebagai pilihan dalam kasus tertentu.
Menurut riwayat pasien ini, ia tidak punya faktor risiko neoplasia serviks. Setelah tes Papanicolaou menunjukkan ASC-US, ia menjalani pemeriksaan lain dan tes Papanicolaou kedua tiga bulan kemudian. Setelah Papanicolaou smear kedua menunjukkan ASC-US, pasien dirujuk ke penulis untuk kolposkopi, sesuai dengan standar praktek. Penulis tidak melihat kelainan pada serviks dan karena itu dilakukan Papanicolaou smear lain dan kuret endoserviks untuk mendeteksi kelainan endoserviks yang dapat menjelaskan temuan atipikal pada tes Papanicolaou sebelumnya. Penulis juga meminta tes untuk HPV tipe resiko tinggi, yang merupakan uji diagnostik (diagnostic test) dalam kasus ini.
Diskusi Patologi
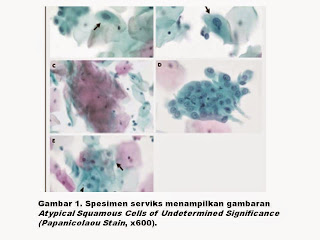
Dr David C. Wilbur: Beberapa sel skuamosa pada pewarnaan sitologik serviks pasien ini menunjukkan perubahan pada inti yang antara lain pembesaran, hiperkromasia ringan, dan iregularitas membran inti (Gambar 1). Untuk keadaan ini, interpretasinya adalah "atypical squamous cells" subtipe "undetermined significance" (disebut ASC-US).
Dr Goodman mengatakan, suatu spesimen yang hasil sitologinya samar-samar digambarkan memiliki sel-sel skuamosa yang atipik: ada kelainan sitologi, tetapi tidak cukup untuk diagnosis baik untuk low- grade atau high-grade dysplasia. Kategori ini terbagi menjadi dua subtipe: satu adalah ASC-US, dan yang lain adalah sugestif dari high-grade squamous dysplasia (Tabel 2). Pasien ini, seperti 95 % pasien dengan ASC, memiliki sel-sel yang dikategorikan sebagai subtipe ASC-US.
Beberapa pasien dengan sel-sel skuamosa atipik memiliki lesi displastik, sedangkan beberapa orang memiliki kondisi non-neoplastik dengan gambaran morfologi pada Papanicolaou smear yang overlap dengan lesi displastik. Perubahan pada sel skuamosa mungkin sangat bervariasi, dan reproduktifitas interobserver dan intraobserver spesimen tersebut masih kurang. Keadaan yang mirip displasia termasuk perubahan reaktif sel akibat kerusakan jaringan yang disebabkan oleh infeksi, trauma, atau radiasi; perubahan fisiologis yang sekunder dari penggunaan hormon dan menopause; dan berbagai artefak yang terjadi ketika persiapan spesimen. Untungnya, hal terakhir diminimalisir dengan metode baru, liquid-based preparation methods yang hampir menghilangkan efek air-drying,pewarnaan dan fiksasi. Entitas penting yang secara klinis yang dapat dikarakteristikan ASC adalah displasia yang sebenarnya dan bahkan, dalam kasus langka, karsinoma invasif. Masalahnya, seperti dalam kasus ini, adalah bahwa gambaran morfologi saja tidak memungkinkan kita untuk memprediksi resiko lesi tersebut pada seorang pasien.
Temuan ASC biasanya antara 3 sampai 5 % dari seluruh kasus-kasus sitologi. Namun, penggunaan sembarangan istilah ini dapat meningkatkan persentase sampai 10 - 15 % di beberapa laboratorium. Displasia dapat ditemukan pada biopsi tindak lanjut di mana saja dari 10 - 50 % dari kasus-kasus, suatu indikasi dari luasnya perbedaan penafsiran antara cytologists. High-grade lesions (cervical intraepithelial neoplasia, grade 2 atau 3) biasanya 20 - 30 % dari total. Oleh karena itu, untuk keperluan jaminan mutu, penting untuk setiap laboratorium untuk memonitor rasio temuan ASC terhadap displasia, yang seharusnya sekitar 2:1 sampai 3:1.
Akhir-akhir ini, tes untuk infeksi HPV telah muncul sebagai sarana yang penting dalam penatalaksanaan kasus-kasus di mana sel-sel atipikal telah ditemukan pada Papanicolaou smear. Infeksi HPV berhubungan dengan hampir semua karsinoma invasif serviks, baik skuamosa dan kelenjar, sama seperti prekursornya yaitu lesi displastik. Oleh karena itu, ada tidaknya HPV akan berguna dalam memutuskan kasus-kasus yang mana dari ASC yang memerlukan rujukan kolposkopi dan mana yang tidak.
HPV secara luas diklasifikasikan menjadi dua kelompok, yang pertama berhubungan dengan infeksi kulit seperti kutil biasa dan yang kedua berhubungan dengan infeksi dan neoplasma genital. Kelompok kedua lebih jauh dibagi lagi menjadi tipe risiko rendah dan risiko tinggi. Yang pertama biasanya menyebabkan kutil kelamin eksternal dan kondiloma, sedangkan yang kedua yang lebih dominan (walaupun tidak secara eksklusif) bertanggung jawab atas neoplasia serviks. Dari jenis risiko tinggi, yang paling umum adalah HPV tipe 16, 18, 31, 33, 35, dan 45, di mana sekitar 85 % tipe tersebut (bersama-sama) terdeteksi dalam spesimen kanker serviks. Varitas yang lain kurang lazim ditemukan dalam sisa persentase kasus. Ada sedikit variasi secara geografis, sedikit kejadian berkaitan dengan tipe virus dengan kanker, namun di semua lokasi yang diteliti, HPV tipe 16 (HPV-16) dan jenis yang berkaitan dengannya yang dominan.
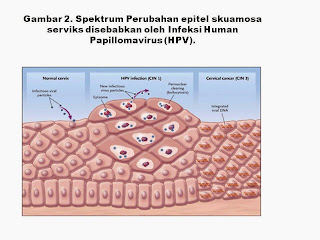
Infeksi HPV risiko tinggi pada epitel serviks terjadi dalam dua bentuk, dengan perbedaan gambaran morfologi dan risiko terhadap neoplasia (Gambar 2 dan 3). Banyak orang dalam populasi umum yang terinfeksi HPV; prevalensinya setinggi 10 - 15 % pada populasi yang muda, lebih aktif secara seksual. Pada infeksi akut, cDNA lengkap virus HPV hadir sebagai episome dalam sel host, dan virus mampu menyelesaikan siklus hidupnya, menghasilkan partikel virus yang baru dan infeksius. Pada sebagian besar kasus, infeksi transien dan menyebabkan perubahan sitologik tidak dapat dibuktikan atau dalam perubahan sitologi dikaitkan dengan infeksi virus yang produktif. Adanya partikel virus yang lengkap di dalam sel dapat menyebabkan karakteristik perinuclear clearing yang dikenal sebagai koilocytosis (Gambar 4A dan 4B), yang merupakan ciri khas diagnosis low-grade squamous intraepithelial lesion (LSIL) pada Papanicolaou smear dan sesuai dengan lesi histologis pada biopsi spesimen serviks diklasifikasikan sebagai cervical intraepithelial neoplasia (CIN), grade 1. Lesi ini sendiri tidak terkait dengan peningkatan risiko neoplasia serviks.
Dalam sebuah minoritas kecil pasien terinfeksi HPV, genom virus yang sirkular terintegrasi ke dalam DNA host, menghasilkan displasia tingkat tinggi, yang dapat berkembang menjadi karsinoma invasif (Gambar 3). Selama proses integrasi, DNA virus terputus di regio E2 gen, yang bertanggung jawab untuk control transkripsi gen virus lain. Gen onkogenik E6 dan E7, yang menyandi protein yang mengikat dan menonaktifkan produk penting dari tumor suppressor genes host, yang bertahan. Karena hilangnya gen virus lainnya selama integrasi, siklus hidup virus tidak komplit, dan partikel-partikel virus baru tidak diproduksi. Sel-sel yang merupakan displasia tingkat tinggi (ditafsirkan sebagai HSIL pada Papanicolaou smear dan biasanya tercermin dalam hasil biopsi sebagai CIN, kelas 2 atau 3, atau karsinoma invasif) dimana tidak menunjukkan koilositosis dan merupakan gambaran primitif dan undifferentiated (Gambar 4C dan 4D). Diperkirakan bahwa displasia tingkat tinggi dapat berlanjut ke kanker invasif sebanyak 60 % dari kasus jika tidak ditangani.
Mengingat peran utama HPV pada karsinogenesis serviks, tes untuk keberadaan virus ini dapat menjadi sesuai dan efektif dalam biaya pemeriksaan, untuk menentukan apakah pasien dengan ASC-US, seperti pasien dalam kasus ini, dapat menjadi displasia tingkat tinggi. Ada beberapa cara untuk menguji kehadiran HPV pada spesimen klinis. Yang paling sering digunakan metode, yang sejauh ini telah membentuk dasar untuk semua studi besar di Amerika Serikat tentang penatalaksanaan sehubungan dengan ada atau tidak adanya HPV, yang disebut hybrid-capture method (Hybrid Capture II HPV Test, Digene). Ada tes terpisah untuk tipe virus low-risk dan high-risk. Saat ini, algoritma manajemen hanya menyertakan tes untuk high-risk type. Tes untuk high-risk HPV berisi campuran probe seluruh genom RNA yang mendeteksi prevalensi yang paling umum tipe onkogenik (HPV tipe 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, dan 68 ); sejumlah kecil jenis yang kurang lazim tidak termasuk. Reaksi silang dari beberapa probe dengan risiko rendah virus jenis telah dilaporkan; maka sensitivitas dan spesifisitas secara teoretis tidak 100 %. Probe mengikat secara komplementer DNA dibebaskan dari sel dalam spesimen, dan kompleks RNA-DNA (hibrida) yang terdeteksi dengan menggunakan enzyme-linked chemiluminescent assay (sehingga dinamai "hybrid capture").
Tes dapat dilakukan pada residu sel yang terdapat dalam spesimen sitologi berbasis cairan, dalam apa yang dikenal sebagai uji "refleks". Tes ini juga dapat dilakukan dengan spesimen serviks yang diperoleh dengan cervical brush yang dibilas dalam media transportasi khusus hanya untuk tes HPV. The Hybrid Capture II HPV Test mendeteksi HPV risiko tinggi secara sangat sensitif, sehingga sangat tinggi nilai prediktif negatif untuk mendeteksi displasia tingkat tinggi. Namun, penting untuk mengenali bahwa banyak pasien yang mengalami infeksi virus secara transien (sementara) tanpa displasia tingkat tinggi menyebabkan spesifisitas tes menjadi rendah (sehingga, nilai prediktif positif menjadi rendah).
Tes lain yang tersedia untuk mendeteksi HPV risiko tinggi berdasarkan teknik polymerase chain reaction (PCR) dan hibridisasi in situ(ISH). Tes ini secara teoritis memiliki kepekaan yang sangat tinggi untuk mendeteksi virus dan mungkin juga memiliki keuntungan mengetahui tipe virus tertentu. Hibridisasi in situ mengkombinasikan keuntungan untuk mendeteksi virus dengan visualisasi simultan dari gambaran morfologi seluler - keuntungan yang potensial untuk meningkatkan spesifisitas tes untuk mendeteksi kasus HSIL positif HPV.
Selain pedoman penatalaksanaan, tes HPV juga dapat bermanfaat di laboratorium untuk menentukan apakah ASC yang dinyatakan sudah sesuai. Selain menghubungkan interpretasi seperti itu dengan biopsi spesimen lanjutan, laboratorium sekarang dapat menentukan proporsi kasus yang berhubungan dengan infeksi HPV resiko tinggi. Diduga bahwa sekitar 50 % pasien yang dikategorikan ASC adalah positif untuk HPV.
Dalam kasus yang dibahas, kami memeriksa spesimen sitologi berbasis cairan dengan Hybrid Capture II HPV Test. Test negatif untuk infeksi high-risk HPV.
Diskusi Penatalaksanaan
Dr Goodman: Sebuah penelitian nasional terakhir, yang disponsori oleh National Cancer Institute, yang dikenal sebagai ASCUS-LSIL Triage Study, telah memberikan informasi yang berguna dalam menentukan peran tes HPV dalam perawatan pasien dengan Papanicolaou smear menunjukkan ASC-US. Dalam studi ini, 3.488 wanita dengan ASC-US pada Papanicolaou smear tunggal secara acak salah diarahkan pada satu dari tiga pilihan: langsung kolposkopi, tes HPV dengan Hybrid Capture II HPV Test, atau ulang Pap test. Pasien dengan HPV yang terdeteksi oleh Hybrid Capture II HPV Test dan pasien dengan hasil HSIL tes Papanicolaou ulangan dirujuk untuk kolposkopi. Semua pasien menjalani kolposkopi pada akhir percobaan, dengan tes Papanicolaou ulangan dan biopsi pada area yang mencurigakan.
Tes HPV terdeteksi pada 92,4 % dari kasus-kasus CIN grade 3, sedangkan tes Papanicolaou ulangan, dengan lesi HSIL digunakan sebagai ambang batas untuk rujukan, terdeteksi hanya 54,6 %. 56 % wanita yang mengalami tes HPV dirujuk untuk kolposkopi, dibanding dengan 12,3 % dari wanita dalam kelompok tes Papanicolaou ulangan. Ketika ambang untuk rujukan untuk kolposkopi berdasarkan tes Papanicolaou ulangan diubah menjadi setiap perubahan abnormal (ASC-US atau lebih tinggi, sesuai standar praktek saat ini), sensitivitas untuk mendeteksi CIN grade 3, meningkat menjadi 95,4 % tapi diperlukan dua kunjungan dan dihubungkan dengan tingkat rujukan untuk kolposkopi dari 67,1 %. Jadi, refleks tes HPV pada dasarnya menyediakan pemeriksaan yang setara dalam hal sensitivitas dan sedikit lebih spesifik daripada ulangan Papanicolaou smear untuk mendeteksi CIN grade 3, dan menghilangkan kebutuhan untuk ulangan tes Papanicolaou.
Data ini telah mengarah pada rekomendasi oleh American Society for Colposcopy and Cervical Pathology bahwa semua wanita dengan Papanicolaou smear yang menunjukkan ASC-US harus menjalani tes HPV. Mereka yang positif untuk high-risk HPV harus dirujuk untuk kolposkopi. Mereka yang negative harus menjalani tes Papanicolaou ulangan dalam satu tahun. Pasien yang memiliki risiko tinggi HPV dan evaluasi yang colposcopic tidak menunjukkan kelainan, harus menjalani tes Papanicolaou ulangan dalam 6 dan 12 bulan. Ulangan tes HPV setelah 12 bulan juga harus dipertimbangkan untuk pasien-pasien ini, karena orang dengan infeksi HPV persisten berada pada risiko yang lebih tinggi untuk berkembangnya neoplasia serviks di masa depan dibandingkan dengan mereka yang mengalami infeksi transien. Tes ini akan membantu menentukan arah manajemen yang lebih efektif dari tes Papanicolaou tunggal dan membantu mengurangi tes yang tidak perlu pada wanita dengan tes HPV negatif.
Saat ini, satu-satunya indikasi untuk tes HPV adalah Papanicolaou smear yang menunjukkan ASC-US. Namun, Food and Drug Administration baru-baru ini menyetujui tes HPV dalam hubungannya dengan Papanicolaou tes skrining pertama pada wanita usia lebih dari 30 tahun. Walaupun infeksi HPV risiko tinggi adalah keadaan yang diperlukan untuk perkembangan kanker saluran genital bagian bawah, itu jelas tidak cukup, karena lebih dari 90 % infeksi HPV sembuh sepenuhnya dalam waktu dua tahun tanpa identifikasi lesi klinis yang signifikan. Jadi, pemeriksaan sebagai bagian dari skrining primer pada pasien muda dapat meningkatkan frekuensi dari deteksi infeksi yang transien.
Pasien yang sedang didiskusikan mempunyai tes negatif untuk HPV dan oleh karena itu pada risiko rendah untuk pengembangan neoplasia serviks. Dia dirujuk kembali ke dokter perawatannya yang pertama dan akan memerlukan tidak lebih dari tes Papanicolaou rutin tahunan.
Seorang Dokter: Jumlah pasangan seksual yang menempatkan wanita pada risiko penyakit terkait HPV telah bervariasi didefinisikan sebagai dua atau lima atau lebih. Apa yang Anda anggap sebagai indikator risiko tinggi?
Dr Goodman: Eksposur dengan beberapa mitra seksual adalah resiko yang tidak langsung, karena kemungkinan kontak dengan HPV risiko tinggi meningkat dengan tambahan eksposur. Namun, walaupun hanya seorang kontak seksual seorang wanita dengan pasangan yang memiliki HPV resiko tinggi, dia menjadi beresiko. Tes HPV menjadi rutin untuk evaluasi Papanicolaou smear yang menunjukkan ASC-US, maka akan menjadi tidak relevan secara klinis untuk menentukan jumlah pasangan seksual seorang wanita.
Seorang Dokter: Apakah tes HPV dapat dilakukan secara rutin ketika kasus ditafsirkan sebagai ASC-US di laboratorium, atau harus diminta secara khusus ?
Dr Wilbur: Kami telah memutuskan untuk tidak melakukan tes secara rutin kecuali ada permintaan khusus. Banyak Papanicolaou smear yang kita kaji diperoleh dari pasien yang dirujuk ke klinik untuk evaluasi kelainan yang sudah diketahui, jadi status HPV mereka mungkin sudah diketahui atau mereka mungkin sudah diarahkan untuk pemeriksaan kolposkopi. Karena petugas laboratorium kami tidak akan mempunyai cara untuk mengetahui status pasien, kami percaya bahwa refleksi tes akan mengakibatkan tidak perlu tes, dan oleh karena itu kita memerlukan perintah dokter. Populasi pada umumnya mengalami skrining primer, tes HPV otomatis ketika hasilnya ASC-US adalah masuk akal.
Seorang Dokter: Apakah status vaksin HPV?
Dr Goodman: Koutsky dan koleganya melaporkan prospective trial yang melibatkan 1.533 wanita 16-23 tahun yang secara acak menerima tiga dosis vaksin HPV-16 atau plasebo. Tujuan dari penelitian ini adalah untuk menentukan apakah vaksin HPV-16 mengurangi insiden infeksi persisten, yang didefinisikan sebagai terdeteksinya DNA HPV-16 pada dua atau lebih kesempatan. Ternyata ada pengurangan infeksi persisten HPV-16 dalam kelompok yang divaksinasi setelah 14,7 bulan. Namun, mengingat bahwa sebagian besar infeksi HPV-16 sembuh secara alami dalam 40 bulan, akan menarik untuk melihat apakah perbedaan ini tetap ada sebagai kajian matang. Durasi perlindungan yang diberikan juga perlu ditentukan. Vaksin ini hanya bertujuan untuk HPV-16, yang menjelaskan hanya 40 persen dari kanker, dan belum siap untuk pemasaran secara luas dan digunakan. Vaksin lain dalam pengembangan dan pengujian.
Seorang Dokter: Saya mempunyai pasien usia awal 40-an dengan Papanicolaou smear selama bertahun-tahun menunjukkan ASC-US. Dia telah menjalani banyak tes kolposkopi yang diikuti dengan biopsi, yang menunjukkan tidak ada kelainan, dan negatif untuk tes HPV risiko tinggi. Pada titik mana kita bisa yakin bahwa temuan Papanicolaou-smear tersebut tidak terdapat displasia tngkat tinggi?
Dr Goodman: Jika kelainan sitologi terbatas pada sel-sel skuamosa, jika tes HPV negatif, dan jika pemeriksaan kolposkopi tidak menunjukkan kelainan, saya tidak yakin dia berisiko untuk mengalami displasia tingkat tinggi. Berulangnya atipik pada Papanicolaou smear tanpa adanya displasia atau infeksi HPV biasanya persangkaan iritasi kronis atau trauma. Follow-up tahunan dengan tes Papanicolaou sudah cukup.
Seorang Dokter: Saya memiliki pasien 80 tahun yang telah memiliki dua pasangan seksual dalam hidupnya dan yang belum aktif secara seksual selama 20 tahun. Tahun ini, Papanicolaou smear miliknya menunjukkan HSIL. Temuan pada pemeriksaan kolposkopi dan biopsy spesimen serviks normal. Apakah ada peran tes HPV?
Dr Goodman: Pasien ini memiliki Papanicolaou smear sangat abnormal dengan bukti yang jelas displasia. Tes HPV dalam keadaan ini tidak indikasi. Dia mungkin memiliki lesi di atas endoserviks yang tidak jelas pada kolposkopi. Suatu cervical cone biopsy merupakan tindak lanjut yang sesuai. Sangat penting untuk mengevaluasi vagina dan vulva dengan hati-hati untuk mencari kemungkinan sumber lain dari sel displastik.
Diagnosis patologis
Atypical Squamous Cells of Unknown Significance (pada Papanicolaou smear), dengan negatif untuk tes human papillomavirus resiko tinggi.
Pasien saat ini tidak pada peningkatan risiko untuk kanker serviks.


Tidak ada komentar:
Posting Komentar